La thrombose, une urgence médicale sous-estimée
La thrombose correspond à la formation d’un caillot sanguin (thrombus) dans une veine ou une artère, pouvant bloquer la circulation et provoquer des complications potentiellement mortelles. Bien qu’il s’agisse d’un problème de santé publique majeur, cette pathologie reste encore largement sous-estimée par la population générale et parfois même diagnostiquée tardivement.
En Europe, on estime que la maladie thrombo-embolique veineuse (MTEV), qui inclut la thrombose veineuse profonde (TVP) et l’embolie pulmonaire (EP), touche chaque année environ 1 à 2 personnes sur 1 000. Elle constitue l’une des premières causes de mortalité cardiovasculaire après l’infarctus du myocarde et l’accident vasculaire cérébral.
La particularité de la thrombose réside dans son évolution silencieuse : certains patients ne présentent aucun symptôme spécifique jusqu’à la survenue d’une complication sévère. C’est pourquoi la prise en charge précoce est déterminante : plus le diagnostic et le traitement sont retardés, plus le risque d’événement grave augmente.
Facteurs de risque majeurs favorisant les complications thrombotiques
La probabilité de développer une thrombose compliquée dépend à la fois de facteurs individuels (génétiques, biologiques) et environnementaux (mode de vie, interventions médicales). Parmi les principaux facteurs de risque identifiés en Europe, on retrouve :
- L’âge : après 50 ans, le risque de MTEV augmente de façon exponentielle.
- L’immobilisation prolongée : hospitalisation longue, alitement, voyages aériens de plus de 4 heures.
- Les interventions chirurgicales et traumatismes : en particulier la chirurgie orthopédique (hanche, genou) et abdominale.
- Le cancer et ses traitements : certaines chimiothérapies induisent un état pro-thrombotique.
- L’obésité et le tabagisme : facteurs aggravants qui perturbent la coagulation et l’élasticité vasculaire.
- La contraception hormonale et la grossesse : augmentation de la coagulabilité sanguine.
La présence simultanée de plusieurs de ces éléments multiplie les risques de manière synergique. Par exemple, une patiente de 55 ans, obèse, sous traitement hormonal substitutif et récemment opérée, présente un risque de thrombose beaucoup plus élevé qu’une personne plus jeune et sans antécédents.
Ces facteurs de risque ne doivent jamais être négligés, car ils déterminent non seulement la probabilité d’apparition de la thrombose, mais aussi la gravité de ses complications potentielles.
Embolie pulmonaire : la complication la plus redoutée
L’embolie pulmonaire est sans doute la complication la plus dangereuse de la thrombose. Elle survient quand un caillot, formé le plus souvent dans une veine de la jambe, se détache et voyage jusqu’aux poumons. Là, il peut bloquer la circulation sanguine, parfois brutalement.
Le problème, c’est que tout arrive très vite : une personne peut ressentir une forte gêne pour respirer, une douleur aiguë dans la poitrine ou encore des palpitations soudaines. Dans certains cas, l’embolie est si massive qu’elle entraîne un malaise ou même un arrêt cardiaque. Sans traitement, le risque de décès est très élevé, alors qu’une prise en charge rapide réduit considérablement la mortalité.
Ce qui rend l’embolie pulmonaire si redoutée, c’est son côté imprévisible : elle peut frapper quelqu’un qui semblait aller mieux après une simple douleur de jambe. C’est pourquoi reconnaître tôt une thrombose et la traiter avant qu’elle ne migre est essentiel.
Pour comprendre comment repérer ces signes au plus tôt et éviter une évolution dramatique, consultez
Thrombose : causes, symptômes et méthodes de diagnostic modernes.
AVC ischémique et infarctus du myocarde liés à la thrombose
On pense souvent que la thrombose concerne uniquement les veines, mais ce n’est pas le cas. Dans certaines situations, les caillots atteignent la circulation artérielle et deviennent responsables d’événements graves comme l’accident vasculaire cérébral (AVC) ou l’infarctus du myocarde.
Un AVC ischémique se déclare lorsque le sang ne parvient plus à irriguer une partie du cerveau. En quelques minutes, la personne peut perdre la parole, voir son bras ou sa jambe devenir soudainement faibles ou paralysés. Même avec une prise en charge urgente, les séquelles peuvent être lourdes.
L’infarctus, lui, se manifeste par une douleur thoracique intense, oppressante, qui peut irradier dans le bras ou la mâchoire. Ici encore, tout se joue à la vitesse de la prise en charge : chaque minute sans rétablir la circulation détruit une partie du muscle cardiaque.
Ces complications montrent bien que la thrombose artérielle n’est pas une maladie isolée. C’est une menace qui peut toucher plusieurs organes vitaux et transformer une situation banale en urgence absolue.
Syndrome post-thrombotique et insuffisance veineuse chronique
Quand un patient survit à une thrombose, on pourrait croire que le danger est derrière lui. Pourtant, les séquelles peuvent marquer son quotidien pendant des années. C’est ce qu’on appelle le syndrome post-thrombotique.
Dans une veine touchée par un caillot, la circulation ne redevient jamais tout à fait normale. Résultat : la jambe peut gonfler régulièrement, devenir lourde et douloureuse, surtout en fin de journée. Chez certains, la peau s’abîme et finit par développer des plaies chroniques, les fameux ulcères veineux, qui cicatrisent très difficilement.
Vivre avec une insuffisance veineuse chronique, c’est devoir adapter sa vie à ces symptômes : porter des bas de compression tous les jours, limiter les stations debout prolongées, et parfois même organiser son activité professionnelle autour de cette gêne. C’est moins spectaculaire qu’une embolie pulmonaire ou un AVC, mais cela détériore profondément la qualité de vie.
En Europe, on estime qu’un tiers des personnes ayant eu une thrombose veineuse profonde souffrent de troubles persistants plusieurs mois après l’épisode. Ce n’est donc pas un problème rare, mais une conséquence fréquente, trop souvent sous-estimée.
Syndrome post-thrombotique et insuffisance veineuse chronique
Quand un patient survit à une thrombose, on pourrait croire que le danger est derrière lui. Pourtant, les séquelles peuvent marquer son quotidien pendant des années. C’est ce qu’on appelle le syndrome post-thrombotique.
Dans une veine touchée par un caillot, la circulation ne redevient jamais tout à fait normale. Résultat : la jambe peut gonfler régulièrement, devenir lourde et douloureuse, surtout en fin de journée. Chez certains, la peau s’abîme et finit par développer des plaies chroniques, les fameux ulcères veineux, qui cicatrisent très difficilement.
Vivre avec une insuffisance veineuse chronique, c’est devoir adapter sa vie à ces symptômes : porter des bas de compression tous les jours, limiter les stations debout prolongées, et parfois même organiser son activité professionnelle autour de cette gêne. C’est moins spectaculaire qu’une embolie pulmonaire ou un AVC, mais cela détériore profondément la qualité de vie.
En Europe, on estime qu’un tiers des personnes ayant eu une thrombose veineuse profonde souffrent de troubles persistants plusieurs mois après l’épisode. Ce n’est donc pas un problème rare, mais une conséquence fréquente, trop souvent sous-estimée.
Infographie : de la thrombose aux complications
La thrombose peut sembler un problème local, limité à une veine ou à une jambe douloureuse. Pourtant, comme le montre l’infographie ci-dessous, un caillot peut voyager et provoquer des conséquences dramatiques dans tout l’organisme.
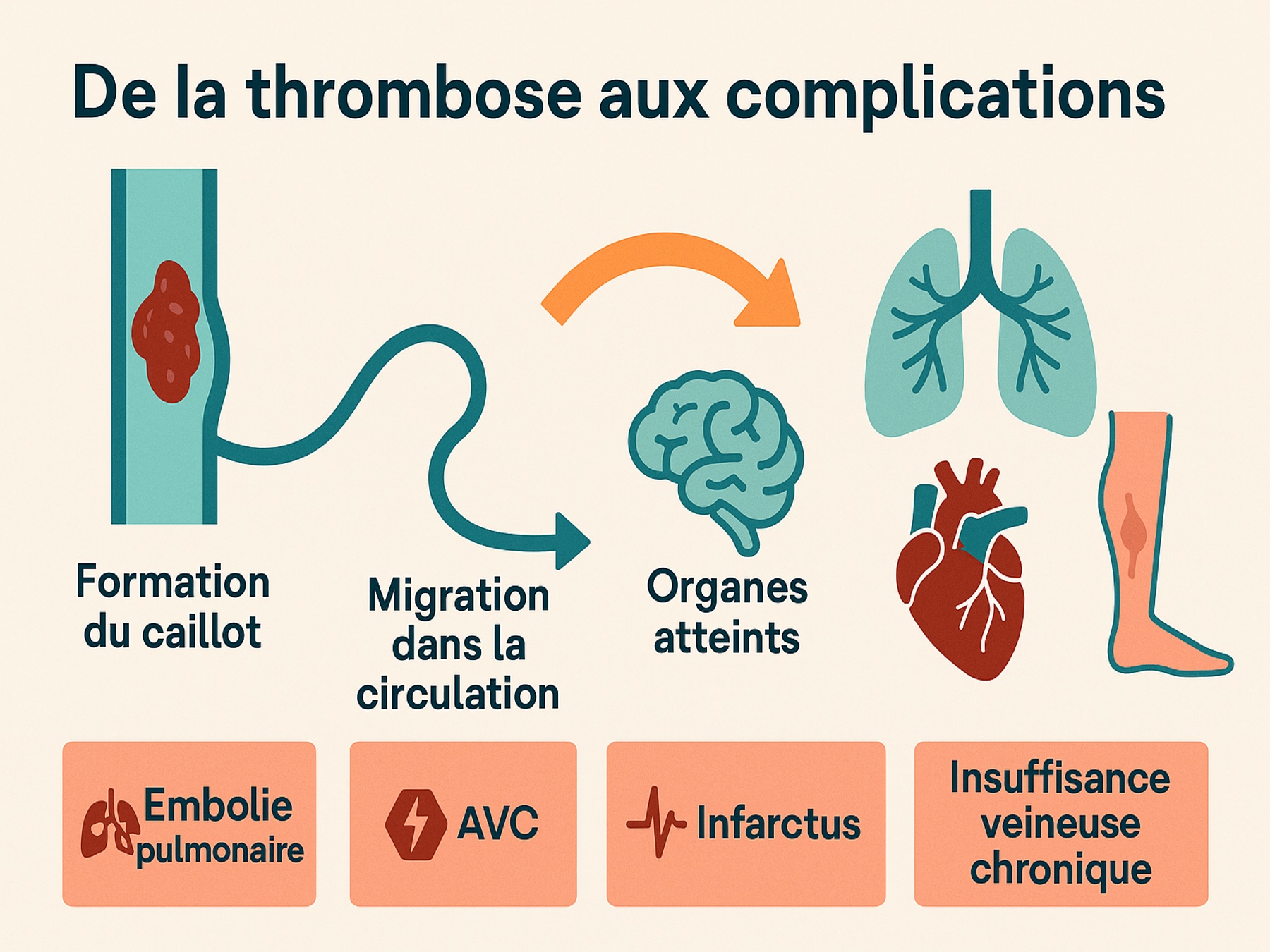
Sur ce schéma, on voit le chemin typique : le caillot se forme dans une veine profonde, puis se détache et circule avec le sang. Selon l’organe où il s’arrête, il provoque une embolie pulmonaire, un AVC, un infarctus ou bien une insuffisance veineuse chronique. Cette image résume parfaitement pourquoi la thrombose est considérée comme une urgence médicale.
Tableau comparatif : complications thrombotiques et pronostic
Pour mieux saisir l’ampleur du danger, voici un tableau qui compare les principales complications de la thrombose. Il résume leurs symptômes caractéristiques, leurs conséquences et l’évolution probable en l’absence de traitement.
| Complication | Signes principaux | Conséquences cliniques | Pronostic sans traitement |
|---|---|---|---|
| Embolie pulmonaire | Essoufflement brutal, douleur thoracique, palpitations | Arrêt cardiorespiratoire, décès soudain | Mortalité jusqu’à 30 % |
| AVC ischémique | Paralysie d’un côté, troubles du langage, perte de vision | Handicap neurologique sévère | Séquelles permanentes, décès possible |
| Infarctus du myocarde | Douleur thoracique oppressante, irradiation bras/mâchoire | Insuffisance cardiaque, mort subite | Risque vital immédiat |
| Syndrome post-thrombotique | Gonflement, lourdeurs, ulcères veineux chroniques | Invalidité fonctionnelle, perte de mobilité | Dégradation progressive |
Ce tableau montre qu’aucune complication n’est bénigne : certaines tuent rapidement, d’autres détruisent lentement la qualité de vie. Dans tous les cas, agir vite reste la meilleure protection.
Citation d’expert : l’alerte des autorités de santé
Les complications de la thrombose ne sont pas qu’un problème théorique ou réservé à quelques cas isolés. Les grandes agences de santé rappellent régulièrement que c’est une cause majeure de mortalité évitable dans les hôpitaux.
“VTE is a leading cause of preventable hospital death in the United States.”— Centers for Disease Control and Prevention (CDC), 2023
Autrement dit, une grande partie des décès liés à la thrombose pourrait être évitée si les patients étaient diagnostiqués plus tôt et traités rapidement. Cette réalité américaine s’observe aussi en Europe, où la maladie thrombo-embolique veineuse reste l’une des principales causes de mortalité hospitalière évitable.
Cette citation rappelle avec force que la prévention, le dépistage et la rapidité du traitement ne sont pas des options, mais des priorités absolues en médecine moderne.
Pourquoi un traitement tardif multiplie la mortalité
La thrombose est une maladie qui ne laisse pas beaucoup de temps. Un caillot sanguin peut grossir en quelques heures et obstruer totalement une veine, ou bien se détacher et migrer vers un organe vital. Plus on attend, plus le risque que le thrombus devienne incontrôlable augmente.
Les chiffres parlent d’eux-mêmes : sans traitement, une embolie pulmonaire massive peut tuer un patient dans près d’un cas sur trois. Dans le cas d’un accident vasculaire cérébral, chaque minute perdue détruit des millions de neurones. Et lors d’un infarctus, plus le cœur reste privé d’oxygène, plus les chances de survie chutent.
Le problème, c’est que les premiers signes d’alerte sont parfois banals : une jambe un peu gonflée, un essoufflement qu’on attribue à la fatigue, une douleur diffuse au mollet. En ignorant ces signaux, on laisse au caillot le temps de progresser.
C’est pour cela que les médecins insistent sur la prise en charge immédiate. Agir dans les toutes premières heures permet de limiter la taille du caillot, d’éviter sa migration et de réduire considérablement la mortalité. À l’inverse, chaque retard augmente les risques de séquelles irréversibles ou de décès soudain.
Options thérapeutiques modernes face aux complications thrombotiques
Heureusement, la médecine a fait de grands progrès dans la prise en charge de la thrombose et de ses complications. Le traitement dépend de la localisation du caillot, de la gravité de la situation et du profil du patient, mais plusieurs stratégies sont aujourd’hui disponibles.
La première ligne reste les anticoagulants, qui fluidifient le sang et empêchent le caillot de s’agrandir. Les plus connus sont l’héparine, prescrite en urgence, et les anticoagulants oraux directs comme le rivaroxaban (Xarelto) ou l’apixaban (Eliquis), désormais largement utilisés en Europe pour leur efficacité et leur simplicité d’utilisation.
Dans les situations graves, notamment lors d’une embolie pulmonaire massive ou d’un infarctus, on peut avoir recours à une thrombolyse. Ce traitement consiste à administrer un médicament capable de dissoudre rapidement le caillot, ce qui peut sauver la vie du patient.
Dans certains cas très spécifiques, une thrombectomie mécanique (intervention pour retirer le caillot à l’aide d’un cathéter) ou la mise en place d’un filtre cave (dispositif destiné à bloquer les caillots avant qu’ils n’atteignent les poumons) peuvent être proposées.
Pour les recommandations détaillées sur le choix des traitements et la prévention à long terme, je te renvoie à l’article pilier : Traitement et prévention de la thrombose en 2025 : recommandations, options thérapeutiques et conseils pratiques.
Ces approches, combinées à un suivi médical rigoureux, ont considérablement réduit la mortalité liée à la thrombose en Europe. Mais elles ne peuvent être efficaces que si le diagnostic est posé à temps.
Réhabilitation et prévention secondaire en Europe
Survivre à une thrombose ou à une embolie pulmonaire n’est que la première étape. Ensuite commence un long travail de réhabilitation et de prévention, pour éviter une récidive et améliorer la qualité de vie du patient.
La plupart des patients doivent poursuivre un traitement anticoagulant pendant plusieurs mois, parfois à vie, selon leur profil de risque. Ces médicaments réduisent fortement la probabilité de formation d’un nouveau caillot, mais nécessitent un suivi médical régulier pour ajuster les doses et contrôler d’éventuels effets secondaires.
Le port de bas de compression médicale reste une mesure incontournable, surtout après une thrombose veineuse profonde. Il aide à prévenir les douleurs chroniques et à limiter le risque de syndrome post-thrombotique.
L’hygiène de vie joue également un rôle crucial. Maintenir un poids santé, bouger régulièrement, éviter le tabac et limiter les longs voyages sans interruption sont des habitudes simples mais efficaces.
Voici les principaux axes de prévention secondaire :
- Traitement anticoagulant adapté au profil du patient et surveillé régulièrement.
- Compression veineuse par bas médicaux, pour améliorer la circulation et réduire les symptômes.
- Mode de vie sain : activité physique régulière, alimentation équilibrée, sevrage tabagique.
- Consultations spécialisées pour un suivi personnalisé et un ajustement du traitement.
La prévention secondaire n’est donc pas une option, mais un véritable pilier de la prise en charge. C’est elle qui transforme un épisode thrombotique grave en une histoire maîtrisée, où le patient peut retrouver une vie presque normale.
FAQ : questions fréquentes sur la thrombose et ses complications
La thrombose peut-elle disparaître toute seule ?
Dans certains cas, le corps peut dissoudre partiellement un caillot sanguin, mais il reste toujours un risque de migration vers un organe vital. C’est pourquoi il ne faut jamais compter sur une « guérison spontanée » et consulter rapidement un médecin.
Quels sont les premiers signes d’alerte d’une thrombose veineuse profonde ?
Une jambe gonflée, douloureuse, chaude au toucher, parfois accompagnée d’une rougeur. Ces symptômes doivent alerter, surtout s’ils apparaissent soudainement et d’un seul côté.
Une embolie pulmonaire survient-elle toujours brutalement ?
La forme massive peut provoquer un malaise immédiat, mais certaines embolies plus petites entraînent seulement un essoufflement progressif, une fatigue ou une douleur discrète dans la poitrine. Elles restent tout aussi dangereuses si elles ne sont pas traitées.
Quels examens sont utilisés pour confirmer une thrombose ?
L’examen de référence est l’écho-Doppler des veines. Le dosage sanguin du D-dimère, le scanner thoracique (angio-CT) ou, plus rarement, la phlébographie peuvent également être prescrits selon la situation.
Comment éviter une récidive après une première thrombose ?
La prévention repose sur plusieurs piliers : le traitement anticoagulant, le port de bas de compression, un mode de vie sain et un suivi médical régulier. Ces mesures réduisent fortement le risque de nouveaux caillots.
Références
CDC – Faits et statistiques (chiffres mis à jour)
ESC – Lignes directrices : embolie pulmonaire (diagnostic & prise en charge)
HAS (France) – Compression médicale dans le traitement de la MTEV
NHLBI (NIH) – Qu’est-ce que la MTEV (DVT/PE) ?
WHO — Patient safety (la MTEV comme cause évitable de dommages liés aux soins)
ISTH / World Thrombosis Day – Venous Thromboembolism (fiche patient & sensibilisation)

