Was ist eine Thrombose und warum ist sie gefährlich?
Thrombose ist eine Herz-Kreislauf-Erkrankung, die durch die Bildung eines Blutgerinnsels (Thrombus) in einer Vene oder Arterie gekennzeichnet ist. Dieses Gerinnsel kann den Blutkreislauf blockieren und zu schwerwiegenden Komplikationen wie Schlaganfall, Lungenembolie (LE) oder tiefer Venenthrombose (TVT) führen.
Im Jahr 2025 wird die Thrombose In der Europäischen Union stellt die Kardiologie nach wie vor ein großes Gesundheitsproblem dar. Schätzungsweise werden jährlich Hunderttausende Fälle diagnostiziert, was die Kardiologie zu einer der häufigsten vermeidbaren Todesursachen macht. Die Europäische Arzneimittel-Agentur (EMA) und die Europäische Gesellschaft für Kardiologie (ESC) betonen die Notwendigkeit, die Prävention zu stärken und die Früherkennung zu verbessern.
Dieser Artikel bietet einen umfassenden Leitfaden zur Behandlung und Vorbeugung von Thrombosen, basierend auf den neuesten europäischen Empfehlungen.
Ursachen von Thrombosen und Hauptrisikofaktoren im Jahr 2025
Die Thrombusbildung entsteht durch ein Ungleichgewicht zwischen den natürlichen Gerinnungsmechanismen und denen der Blutgerinnselauflösung (Fibrinolyse). Bei einer überaktiven Gerinnung kann ein Blutgerinnsel entstehen und den Blutkreislauf blockieren.
Erbliche Risikofaktoren
- Genetische Thrombophilien: Faktor-V-Leiden-Mutation, Antithrombinmangel, Protein C oder S.
- Thromboembolische Ereignisse in der Familienanamnese.
Erworbene Risikofaktoren
- Höheres Alter (Risiko steigt ab dem 60. Lebensjahr).
- Fettleibigkeit und Übergewicht stehen im Zusammenhang mit chronischen Entzündungen.
- Tabak: Schäden an den Gefäßwänden.
- Schwangerschaft und Wochenbett: natürlicher prothrombotischer Zustand.
- Operation und längere Ruhigstellung.
- COVID-19 und andere schwere Infektionen.
Lebensstile und Umweltfaktoren
- Mangelnde körperliche Bewegung.
- Längere Reisen (Economy-Class-Syndrom).
- Unausgewogene Ernährung mit hohem Anteil gesättigter Fette.
Arten von Thrombosen
- Venenthrombose (TVT, PE), die häufigste.
- Arterienthrombose, oft im Zusammenhang mit Arteriosklerose, ist für Herzinfarkte und ischämische Schlaganfälle verantwortlich.
Thromboseprävention: Praktische Ratschläge und europäische Empfehlungen 2025
Dort Vorbeugung von Thrombosen stellt eine wesentliche Säule im Kampf gegen Herz-Kreislauf-Erkrankungen in der Europäischen Union. Im Jahr 2025 betonen Gesundheitsbehörden, darunter die Europäische Arzneimittel-Agentur (EMA) und die Europäische Gesellschaft für Kardiologie (ESC), die Bedeutung einer integrierten Strategie, die Maßnahmen der öffentlichen Gesundheit, Änderungen des Lebensstils und gezielte medizinische Prävention kombiniert.
Ein gesunder Lebensstil ist nach wie vor der wirksamste Hebel zur Senkung des Thromboserisikos. Regelmäßige körperliche Aktivität verbessert die Durchblutung und reduziert Venenstauungen. Eine mediterrane Ernährung mit viel Obst, Gemüse, Ballaststoffen und Fisch trägt zu einem günstigen Stoffwechsel bei. Raucherentwöhnung und Alkoholreduktion ergänzen diese grundlegenden Maßnahmen ebenso wie eine ausreichende Flüssigkeitszufuhr, die oft vernachlässigt wird.
Auch die Krankenhausprävention steht im Mittelpunkt der Empfehlungen. Nach größeren Operationen, insbesondere orthopädischen oder abdominalen Eingriffen, verringern das Tragen von Stützstrümpfen und eine frühzeitige Mobilisierung des Patienten das Risiko einer tiefen Venenthrombose. In Fällen mit hohem Risiko kann die prophylaktische Gabe von Antikoagulanzien erwogen werden.
Und schließlich erfordern längere Reisen mit dem Flugzeug oder Auto besondere Wachsamkeit: Regelmäßiges Gehen, Dehnen und das Tragen von Kompressionsstrümpfen verringern das Risiko des „Economy-Class-Syndroms“ erheblich.
Diagnose einer Thrombose: Symptome erkennen und Diagnose sichern
Der Diagnose einer Thrombose beruht in erster Linie auf der Früherkennung klinischer Symptome. Im Falle einer tiefe Venenthrombose Bei einer tiefen Venenthrombose (TVT) beschreiben Patienten häufig anhaltende, lokalisierte Schmerzen, begleitet von Schwellungen und einem Wärmegefühl in einer Extremität, meist dem Bein. Eine Lungenembolie (LE) hingegen äußert sich durch plötzliche Atemnot, manchmal verbunden mit Brustschmerzen, Herzrasen oder in den schwersten Fällen mit Bewusstlosigkeit. Diese oft unspezifischen Symptome erfordern dringend ärztliche Hilfe.
Zur Bestätigung der Diagnose stehen Ärzten in europäischen Krankenhäusern mittlerweile zuverlässige Instrumente zur Verfügung. Die venöse Dopplersonographie ist nach wie vor der Goldstandard zur Diagnose einer tiefen Venenthrombose. Ein D-Dimer-Test im Blut ist zwar nicht spezifisch, kann die Diagnose aber bei Patienten mit geringer klinischer Wahrscheinlichkeit ausschließen. Bei Verdacht auf eine Lungenembolie ist die CT-Angiographie des Brustkorbs die am häufigsten eingesetzte Technik, da sie eine direkte Visualisierung von Blutgerinnseln in den Lungenarterien ermöglicht.
Sobald die Diagnose feststeht, wird eine medizinische Überwachung eingeleitet, um Rückfälle zu verhindern. In der Europäischen Union umfasst dies die regelmäßige Überwachung der Gerinnungsfaktoren, die Kontrolle von Komorbiditäten wie Bluthochdruck oder Diabetes.sowie pädagogische Unterstützung zur Förderung der Therapietreue. Dieser umfassende Ansatz trägt nicht nur zur Senkung der Sterblichkeit bei, sondern verbessert auch die Lebensqualität der Patienten.
Im Jahr 2025 betonen europäische Empfehlungen insbesondere die Bedeutung einer frühzeitigen Erkennung und einer angemessenen Behandlung zur Begrenzung von Komplikationen.
Medikamentöse Thrombosebehandlung im Jahr 2025: Optionen in Europa validiert
Im Jahr 2025 wird die medikamentöse Behandlung von Thrombosen Die Behandlung von Diabetes hat sich im Vergleich zu den vergangenen Jahrzehnten deutlich weiterentwickelt. Lange Zeit bildeten Vitamin-K-Antagonisten (VKA) wie Warfarin die Hauptstütze der Behandlung. Ihre Anwendung erforderte jedoch eine engmaschige Laborüberwachung, häufige Dosisanpassungen und barg ein hohes Risiko von Wechselwirkungen mit Nahrungsmitteln und anderen Medikamenten.
Die Einführung direkter oraler Antikoagulanzien (DOAK) hat die klinische Praxis in Europa grundlegend verändert. Diese Moleküle, darunter Rivaroxaban (vermarktet unter dem Namen Xarelto) und Apixaban (Eliquis), werden heute von den meisten Fachgesellschaften zur Prävention und Behandlung venöser und arterieller thromboembolischer Ereignisse empfohlen. Ihr Hauptvorteil liegt in der einfachen Anwendung: feste Dosierungen, kein systematisches biologisches Monitoring und ein insgesamt günstiges Sicherheitsprofil.
„Die Europäische Gesellschaft für Kardiologie empfiehlt direkte orale Antikoagulanzien (DOACs) als Erstlinientherapie bei nicht-valvulärem Vorhofflimmern (NVAF).“
— Europäische Gesellschaft für Kardiologie, Leitlinien 2024
Diese Empfehlung verdeutlicht die mittlerweile zentrale Rolle von DOAKs bei der Prävention von Thrombosen und insbesondere von zerebrovaskulären Unfällen embolischen Ursprungs.
Hauptindikationen für DOACs im Jahr 2025
- Prävention thromboembolischer Ereignisse bei Patienten mit nicht-valvulärem Vorhofflimmern.
- Behandlung von tiefer Venenthrombose (TVT) und Lungenembolie (LE).
- Sekundärprävention nach einer ersten thrombotischen Episode, um Rückfälle zu vermeiden.
Häufigste Nebenwirkungen
Obwohl sie besser verträglich sind als AVKs, können DOACs Folgendes verursachen:
- leichte Blutungen (Prellungen, Zahnfleischbluten);
- in seltenen Fällen Verdauungs- oder intrakraniale Blutungen;
- Magen-Darm-Störungen (Übelkeit, Bauchschmerzen).
Die Verfügbarkeit spezifischer Gegenmittel wie Andexanet alfa für Rivaroxaban und Apixaban oder Idarucizumab für Dabigatran hat die Sicherheit dieser Moleküle erhöht.
Vergleichstabelle der direkten oralen Antikoagulanzien (DOACs)
Um die Unterschiede zwischen den wichtigsten in Europa im Jahr 2025 verwendeten AODs besser zu verstehen, fasst die folgende Tabelle ihre wesentlichen Merkmale zusammen:
| Medikament (INN / Marke) | Hauptindikationen | Übliche Dosierung | Vorteile | Einschränkungen / Nebenwirkungen |
|---|---|---|---|---|
| Rivaroxaban (Xarelto) | TVT, PE, Schlaganfallprävention bei nicht-valvulärem Vorhofflimmern | 10–20 mg 1x/Tag | Einmalige Tagesdosis, nachgewiesene Wirksamkeit | Blutungsrisiko, Vorsicht bei Nierenversagen |
| Apixaban (Eliquis) | TVT, PE, Schlaganfallprävention bei nicht-valvulärem Vorhofflimmern | 2,5–5 mg 2x/Tag | Sehr gute Verträglichkeit, reduziertes Blutungsrisiko | 2 Dosen pro Tag, mögliche Wechselwirkungen |
| Dabigatran (Pradaxa) | TVT, PE, Schlaganfallprävention bei nicht-valvulärem Vorhofflimmern | 110–150 mg 2x/Tag | Spezifisches Gegenmittel (Idarucizumab) | Häufige gastrointestinale Wirkungen |
| Edoxaban (Lixiana) | TVT, PE, Schlaganfallprävention bei nicht-valvulärem Vorhofflimmern | 30–60 mg 1x/Tag | Gute Bioverfügbarkeit, eine Dosis pro Tag | In Europa sind die klinischen Daten eher begrenzt |
Mithilfe dieser Tabelle können Sie die Vorteile und Einschränkungen jedes Moleküls schnell visualisieren und die therapeutische Auswahl entsprechend dem Profil des Patienten steuern.
Andere ergänzende und alternative Behandlungen für Thrombosen
Selbst wenn die orale Antikoagulanzien Obwohl direkte Behandlungen in Europa mittlerweile Standard sind, benötigen manche Patienten andere Therapieansätze. Diese Alternativen sind in der Regel nur in bestimmten Situationen möglich, wenn Standardbehandlungen nicht ausreichen, kontraindiziert sind oder eine Notfallversorgung erforderlich ist.
In schweren Fällen, wie etwa bei einer massiven Lungenembolie oder einer akuten arteriellen Thrombose, können Ärzte Thrombolytika einsetzen. Diese Medikamente sollen das Blutgerinnsel schnell auflösen und so die Durchblutung wiederherstellen. Ihr Einsatz ist jedoch begrenzt, da sie ein erhebliches Risiko schwerer Blutungen bergen und eine intensive Überwachung im Krankenhaus erfordern.
In Ausnahmefällen kann auch eine Operation angezeigt sein. Eine Embolektomie, bei der ein Gerinnsel mechanisch entfernt wird, ist kritischen Situationen vorbehalten, oft wenn das Leben des Patienten in Gefahr ist. Eine weitere Möglichkeit ist die Platzierung eines Vena-Cava-Filters in der unteren Hohlvene, der bei bestimmten Patienten mit einer formalen Kontraindikation für Antikoagulanzien eingesetzt wird. Dieses Gerät fängt Gerinnsel ab, bevor sie die Lunge erreichen, und verringert das Risiko einer Lungenembolie.
Und schließlich erkundet die medizinische Forschung neue therapeutische Ansätze. Biotechnologie, Nanomedizin und personalisierte Behandlungen auf der Grundlage genetischer Profile von Patienten stellen vielversprechende Ansätze für das nächste Jahrzehnt dar.
Praktische Zusammenfassung therapeutischer Alternativen
- Thrombolyse → bei lebensbedrohlichen Notfällen (massive Lungenembolie, thrombotischer Infarkt).
- Operation / Embolektomie → nur in kritischen Fällen.
- Cava-Filter → nützlich, wenn Antikoagulanzien kontraindiziert sind.
- Neue Therapien → noch im experimentellen Stadium, mit Zukunftspotenzial.
Alltag und Lebensqualität unter Antikoagulanzienbehandlung
Das Leben mit der Blutverdünnungstherapie erfordert einige Anpassungen, hindert Sie jedoch nicht daran, ein aktives und ausgeglichenes Leben zu führen. Die meisten Patienten können weiterhin arbeiten, reisen und Sport treiben, sofern sie bestimmte Vorsichtsmaßnahmen beachten.
Ein wichtiger Punkt ist die Medikamenteneinnahme. Die regelmäßige Einnahme Ihrer Medikamente ohne Aussetzen einer Dosis ist entscheidend für einen optimalen Schutz vor Blutgerinnseln. Ärzte betonen außerdem die Bedeutung regelmäßiger Kontrolluntersuchungen, um die Behandlung gegebenenfalls anzupassen und auf mögliche Nebenwirkungen zu achten.
In Bezug auf die Ernährung unterliegen die Patienten im Gegensatz zu älteren Vitamin-K-Antagonisten keinen starken Einschränkungen. Eine ausgewogene Ernährung fördert jedoch die Gefäßgesundheit: Es wird weiterhin empfohlen, Obst, Gemüse und Ballaststoffe zu bevorzugen und den Alkoholkonsum einzuschränken. Auch die ausreichende Flüssigkeitszufuhr spielt eine wichtige präventive Rolle, insbesondere bei großer Hitze oder längeren Reisen.
Bei körperlicher Aktivität wird generell moderate Bewegung wie Gehen, Radfahren oder Schwimmen empfohlen, da sie die Durchblutung anregt. Sportarten mit Traumarisiko (Boxen, Rugby, Extremskifahren) sollten jedoch mit einem Arzt besprochen werden, da eine Verletzung bei Personen, die Blutverdünner einnehmen, zu stärkeren Blutungen führen kann.
Schließlich führen immer mehr europäische Länder therapeutische Bildungsprogramme ein, um die Lebensqualität der Patienten zu verbessern.
Praxistabelle: Alltag mit Antikoagulanzien
| Bevorzugt werden | Vermeiden / aufpassen vor |
|---|---|
| Wandern, Radfahren, Schwimmen | Kontaktsportarten (Boxen, Rugby, Extremskifahren) |
| Ausgewogene Ernährung (Obst, Gemüse, Ballaststoffe) | Übermäßiger Alkoholkonsum, Ernährung mit hohem Anteil gesättigter Fettsäuren |
| Regelmäßige Flüssigkeitszufuhr | Dehydration während der Reise oder bei extremer Hitze |
| Regelmäßige ärztliche Konsultationen | Selbstmedikation ohne ärztlichen Rat |
Alltag und Lebensqualität während der Behandlung erfordern vor allem einfache, an den Lebensstil des Patienten angepasste Vorkehrungen.
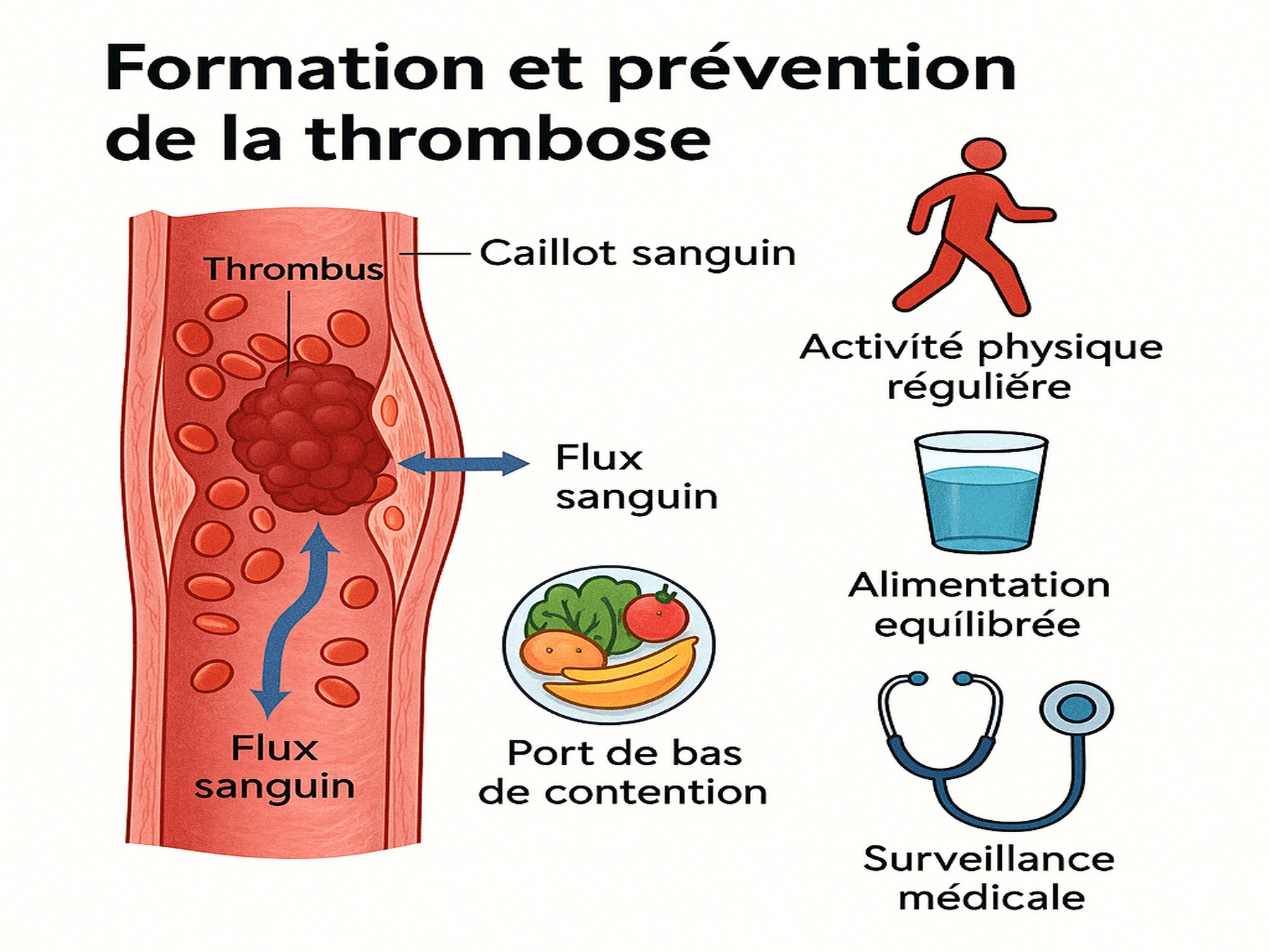
Abbildung: Entstehung und Vorbeugung von Thrombosen verstehen
Die folgende Infografik fasst die wichtigsten Punkte des Artikels zusammen: links der Mechanismus der Bildung eines Blutgerinnsels (Thrombus) in einer Vene mit den Auswirkungen auf den Blutfluss; rechts die in Europa validierten Präventivmaßnahmen (regelmäßige körperliche Aktivität, Flüssigkeitszufuhr, ausgewogene Ernährung, Tragen von Stützstrümpfen, ärztliche Überwachung). Diese Visualisierung erleichtert das Verständnis des Patienten und verstärkt dessen Engagement bei der Befolgung der Präventionsempfehlungen.