In Frankreich wie in Belgien Antidepressiva gehören zu den am häufigsten verschriebenen Psychopharmaka. Ihre Wirksamkeit ist in der Behandlung von Depressionen mittelschweren bis schweren und Angststörungen. Gleichzeitig wirft die Frage nach ihrer Sicherheit und ihren Nebenwirkungen weiterhin Fragen auf, die manchmal durch vorgefasste Meinungen genährt werden.
Laut dem Bericht des belgischen Nationalen Zentrums für Gesundheitsforschung (KCE) aus dem Jahr 2024 nehmen fast 12 % der belgischen Bevölkerung regelmäßig Antidepressiva ein, eine Zahl, die mit der in Frankreich vergleichbar ist. Die Hohe Gesundheitsbehörde (HAS) weist darauf hin, dass selektive Serotonin-Wiederaufnahmehemmer (SSRIs) wie Escitalopram (Lexapro) und Citalopram (Celexa) aufgrund ihres guten Sicherheitsprofils weiterhin die Medikamente der ersten Wahl bleiben.
Das Artikel, verfasst und validiert von Gesundheitsexperten, zielt darauf ab, die Mythen und Realitäten rund um die Sicherheit von Antidepressiva im Jahr 2025 zu entlarven. Wir werden uns die häufigsten Nebenwirkungen ansehen, wie Ärzte sie vorhersehen und was aktuelle Forschungsergebnisse über ihre langfristige Anwendung sagen.
Die häufigsten Nebenwirkungen verstehen
Antidepressiva sind wirksame Behandlungsmethoden, haben aber wie jedes Medikament Nebenwirkungen. Diese variieren je nach Molekül, Dosis, Behandlungsdauer und individueller Empfindlichkeit des Patienten.
Laut der französischen Krankenkasse Ameli dauert es in der Regel zwei bis vier Wochen, bis Antidepressiva wirken. Während dieser Zeit können Nebenwirkungen wie Verdauungsprobleme, Müdigkeit oder Schlafstörungen auftreten. Die meisten verschwinden jedoch nach einigen Tagen.
Müdigkeit, Schläfrigkeit und Schlafstörungen
Einige Antidepressiva wie Paroxetin (Paxil) oder Quetiapin (Seroquel) als Zusatz verschrieben, bewirken Sedierung. Dieser Effekt wird manchmal bei Patienten mit Schlaflosigkeit erwünscht, kann aber für andere störend sein. Umgekehrt kann Bupropion (Wellbutrin SR) ist für seine stimulierende Wirkung bekannt, die Schlaflosigkeit und leichte Unruhe hervorrufen kann.
Gewichtszunahme und Stoffwechselveränderungen
Gewichtszunahme ist eine der am meisten gefürchteten Nebenwirkungen. Die ANSM weist darauf hin, dass einige Antidepressiva, insbesondere Paroxetin und Mirtazapin, mit einer signifikanten Gewichtszunahme einhergehen. Im Gegensatz dazu ist Escitalopram (Lexapro) in dieser Hinsicht besser verträglich und weist ein geringeres Risiko für Stoffwechselveränderungen auf.
Sexuelle Funktionsstörungen: ein häufiges, aber unterschätztes Problem
Sexuelle Störungen (verminderte Libido, Anorgasmie, erektile Dysfunktion) betreffen bis zu 40 % der Patienten, die SSRIs einnehmen. Dies geht aus einer 2015 in The Lancet Psychiatry veröffentlichten und durch aktuelle Studien bestätigten Metaanalyse hervor. Diese Art von Nebenwirkung ist nach wie vor eine der hartnäckigsten. Ärzte können einen Wechsel des Moleküls (z. B. von Paroxetin auf Escitalopram) oder die zusätzliche Gabe von Bupropion vorschlagen, das ein schützendes Profil hinsichtlich der Sexualfunktion aufweist.
Vergleichstabelle typischer Nebenwirkungen
| Antidepressivum (generisch) | Klasse | Häufige Nebenwirkungen | Besondere Merkmale |
|---|---|---|---|
| Escitalopram (Lexapro) | SSRIs | Übelkeit, Schlafstörungen, sexuelle Funktionsstörungen (mittelschwer) | Gute metabolische Toleranz, empfohlen als Erstlinienbehandlung (HAS) |
| Citalopram (Celexa) | SSRIs | Übelkeit, Risiko einer QT-Verlängerung | EKG-Überwachung bei hoher Dosis oder bei älteren Personen (ANSM) |
| Paroxetin (Paxil) | SSRIs | Schläfrigkeit, Gewichtszunahme, sexuelle Funktionsstörungen (hoch) | Stärkere Nebenwirkungen, Vorsicht bei jungen Erwachsenen |
| Bupropion (Wellbutrin SR) | NDRI | Schlaflosigkeit, Nervosität, trockener Mund | Geringe/keine sexuellen Auswirkungen, manchmal Gewichtsverlust |
| Quetiapin (Seroquel) | Antipsychotikum (Zusatz) | Sedierung, Gewichtszunahme | Wird bei hartnäckiger Depression verwendet |
| Aripiprazol (Abilify) | Antipsychotikum (Zusatz) | Unruhe, Schlaflosigkeit, Akathisie | Geringe Gewichtsbelastung, oft als Verstärkung eingesetzt |
Verteilung häufiger Nebenwirkungen
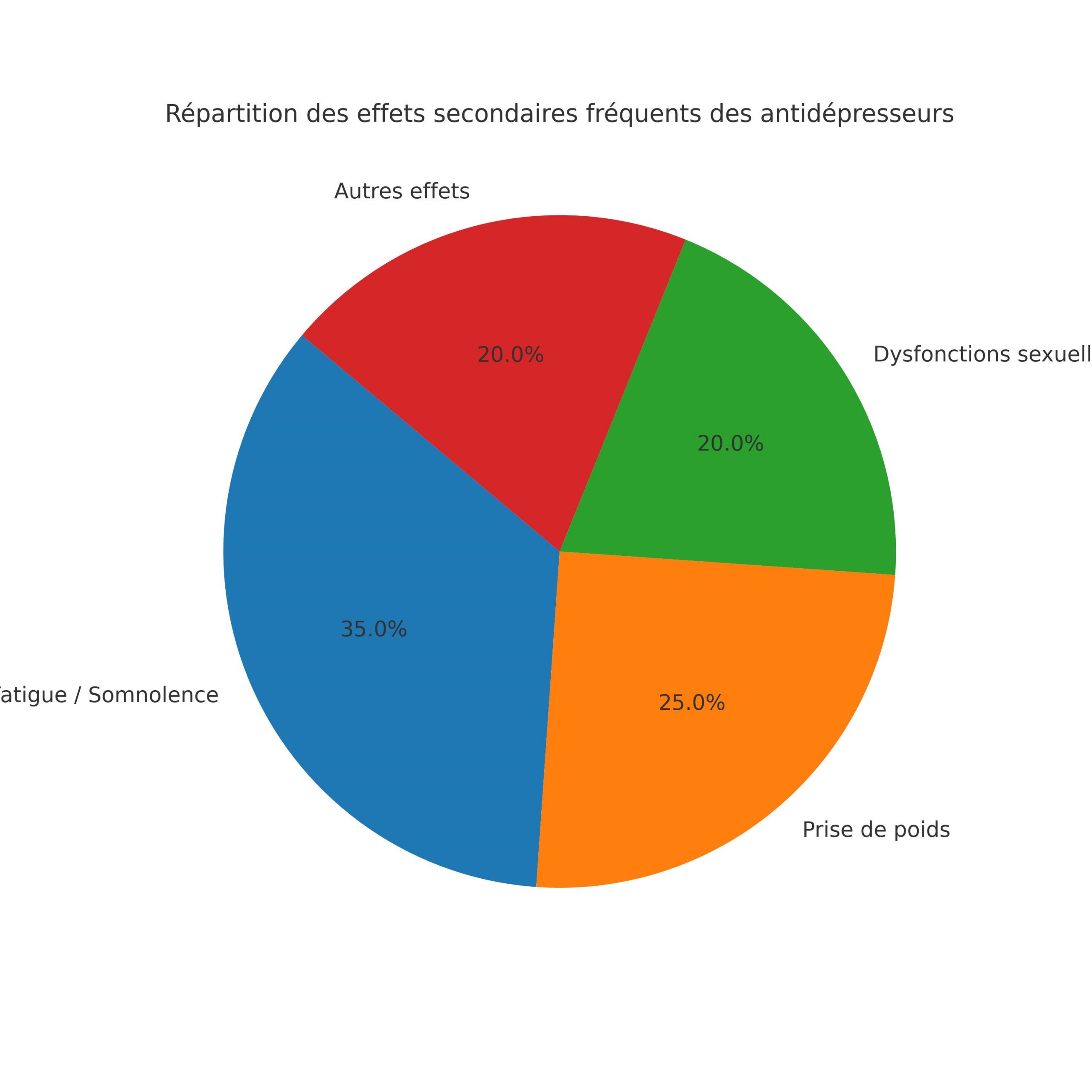
Wie minimieren Ärzte Risiken?
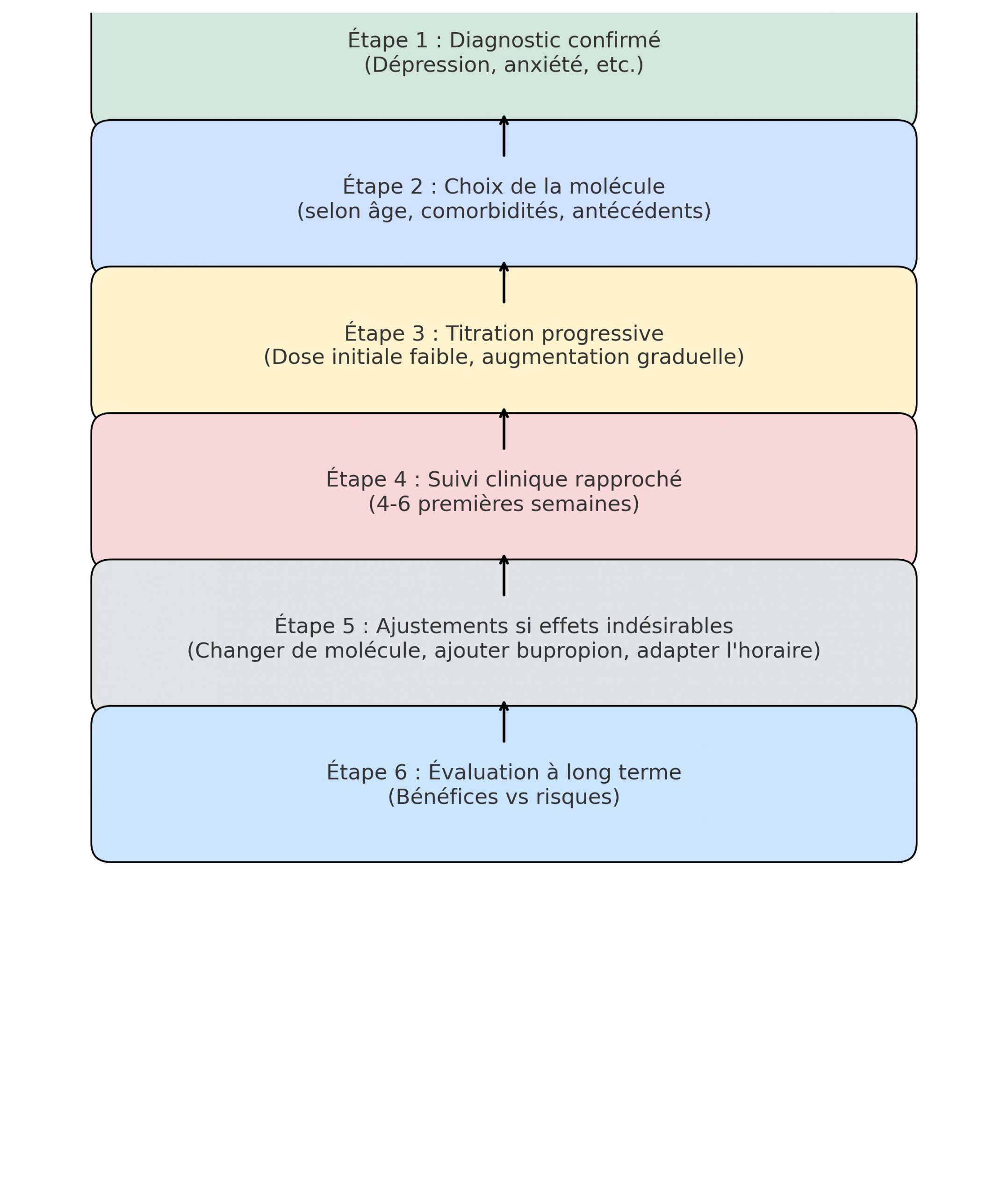
Dort Sicherheit von Antidepressiva hängt ebenso von der individuellen Entscheidung wie von der klinischen Überwachung ab. In Frankreich wie in Belgien bestehen offizielle Empfehlungen darauf, die Behandlung an das Profil des Patienten anzupassen.
Individuelle Behandlungswahl
Bei der Wahl werden Alter, Komorbiditäten (kardiometabolisch, neurologisch usw.) und Nebenwirkungen in der Vorgeschichte berücksichtigt. SSRIs (z. B. Escitalopram) werden weiterhin als Erstlinienbehandlung bevorzugt, wobei die individuelle Anpassung an die Verträglichkeit erfolgt.
HAS-Empfehlungen (Frankreich):
Depression bei Erwachsenen – therapeutisches Management und Monitoring (HAS)
Dosisanpassungen und klinische Überwachung
Ärzte bevorzugen eine schrittweise Titration: Sie beginnen mit einer niedrigen Dosis und erhöhen diese dann schrittweise, um die anfänglichen Nebenwirkungen (Übelkeit, vorübergehende Angst) zu begrenzen.
In den ersten vier bis sechs Wochen wird eine engmaschige Überwachung empfohlen, einschließlich der Überwachung von Schlaf, Gewicht und sexueller Toleranz. Bei Citalopram und Escitalopram weist die ANSM auf das Risiko einer QT-Intervall-Verlängerung hin, die bei hoher Dosierung oder Risikozustand ein EKG erforderlich macht.
ANSM – Sicherheit von Citalopram/Escitalopram:
Strategien zum Umgang mit störenden Auswirkungen
Wenn die Auswirkungen schwer zu ertragen sind, gibt es mehrere Möglichkeiten:
- Molekülwechsel (z. B. Umstellung von Paroxetin auf Escitalopram),
- kombinieren Sie Bupropion bei anhaltender sexueller Dysfunktion,
- Passen Sie den Einnahmezeitpunkt an (abends oder morgens, je nach Profil).
In Belgien empfiehlt das KCE, den am besten verträglichen Antidepressiva den Vorzug zu geben und das Nutzen-Risiko-Verhältnis regelmäßig zu prüfen, ohne jedoch beim geringsten Unbehagen die Behandlung systematisch zu ändern.
Langzeitsicherheit: Was die Studien sagen
Die Frage der langfristigen Sicherheit Antidepressiva Die Einnahme von Antidepressiva ist entscheidend, da ein großer Teil der Patienten sie nicht nur für wenige Wochen, sondern über mehrere Jahre hinweg einnimmt. Laut Angaben der Krankenkassen wird die Behandlung in der Regel noch sechs bis zwölf Monate nach der Remission verordnet, um das Rückfallrisiko zu minimieren. In der klinischen Praxis nehmen manche Patienten Antidepressiva jedoch deutlich länger ein, insbesondere solche mit wiederkehrenden depressiven Episoden.
Keine Sucht, aber Entzug muss überwacht werden
Im Gegensatz zu Benzodiazepinen verursachen Antidepressiva keine medikamentöse Abhängigkeit. Ein abruptes Absetzen kann jedoch zu Entzugserscheinungen (Schwindel, Schlaflosigkeit, Reizbarkeit, Spannungsgefühl) führen. Deshalb empfehlen Gesundheitsbehörden wie die HAS in Frankreich und die KCE in Belgien stets ein schrittweises Absetzen unter ärztlicher Aufsicht.
Längsschnittstudien
Eine in The Lancet Psychiatry (2021) veröffentlichte Metaanalyse zeigte bereits, dass eine Fortsetzung der Behandlung über 6 Monate hinaus das Risiko eines depressiven Rückfalls signifikant reduzierte. INSERM bestätigte 2023, dass SSRIs (wie Escitalopram und Citalopram) im Allgemeinen gut verträglich sind und weniger metabolische Effekte aufweisen als trizyklische Antidepressiva.
Die aktuellsten Daten stammen aus dem Jahr 2025: Eine in JAMA Psychiatry veröffentlichte und auf PubMed indexierte Studie verglich die Dauer klinischer Studien mit der Praxis. Das Ergebnis: Während kontrollierte Studien durchschnittlich 8 bis 12 Wochen dauern, beträgt die mediane Behandlungsdauer in der Allgemeinbevölkerung 5 Jahre. Diese Diskrepanz unterstreicht die Bedeutung langfristiger Nachbeobachtungen, um Risiken und Nutzen besser einschätzen zu können.
Studie 2025 (PubMed):
Toleranz und anhaltende Wirkungen
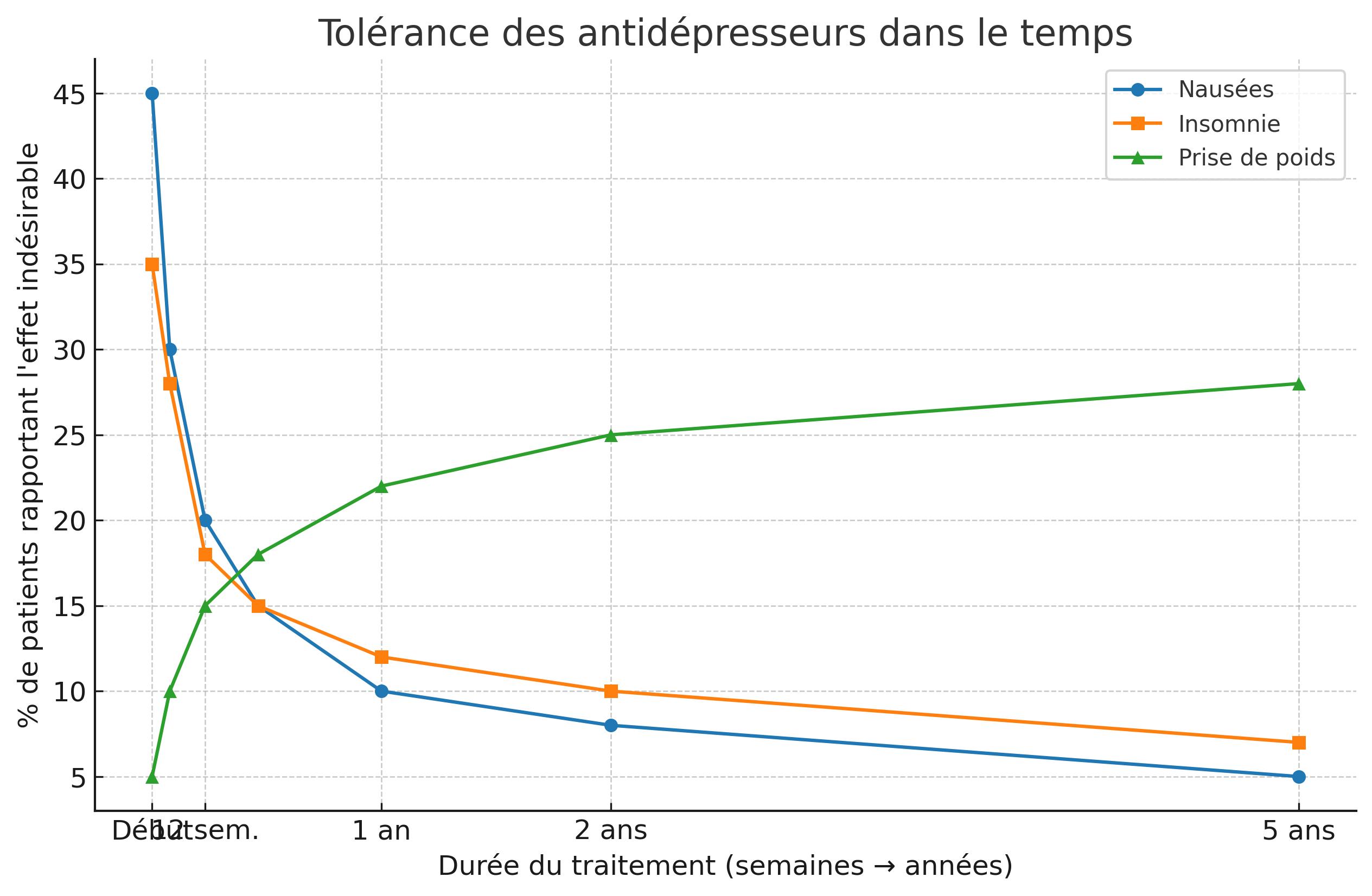
Folgestudien zeigen, dass einige Nebenwirkungen mit der Zeit nachlassen: Übelkeit und Schlaflosigkeit sind oft vorübergehend. Gewichtszunahme und sexuelle Funktionsstörungen können jedoch bei manchen Patienten bestehen bleiben. Diese chronischen Nebenwirkungen erklären, warum Ärzte heute besser verträgliche Moleküle wie Escitalopram oder Bupropion anstelle von Paroxetin oder Mirtazapin bevorzugen.
Diagramm
Entwicklung der Nebenwirkungen im Laufe der Zeit.
Im Jahr 2025 ist der wissenschaftliche Konsens eindeutig: Antidepressiva bleiben sicher und wirksam, wenn sie richtig verschrieben und regelmäßig eingenommen werden. Die Herausforderung besteht weiterhin darin, die Behandlungsdauer unter Berücksichtigung der Lebensqualität und der individuellen Verträglichkeit auf jeden Patienten abzustimmen.
Wechselwirkungen mit Alkohol und anderen Medikamenten
Alkohol und Antidepressiva: eine riskante Kombination
Alkohol wirkt dämpfend auf das zentrale Nervensystem. In Kombination mit Antidepressiva kann er:
- Schläfrigkeit und Müdigkeit verstärken,
- das Risiko von Konzentrationsproblemen und Unfällen (Autofahren, Maschinen) erhöhen,
- die Wirksamkeit der Behandlung durch eine Verschlechterung der depressiven oder Angstsymptome verringern.
Obwohl ein gelegentliches kleines Glas Wein keine ernsthaften Auswirkungen haben kann,Die allgemeine Empfehlung von Psychiatern besteht darin, den Alkoholkonsum so weit wie möglich einzuschränken, insbesondere zu Beginn der Behandlung und während der Dosisanpassung.
Häufige Wechselwirkungen mit anderen Medikamenten
- Antikoagulanzien (z. B. Warfarin): Die Kombination mit SSRIs (wie Escitalopram, Citalopram oder Paroxetin) kann das Blutungsrisiko erhöhen.
- Antipsychotika (z. B. Quetiapin, Aripiprazol): werden manchmal als Ergänzung bei therapieresistenter Depression eingesetzt, erfordern aber aufgrund metabolischer und kardiovaskulärer Risiken eine engmaschige Überwachung.
- Serotonerge Arzneimittel (Triptane, Tramadol, Lithium): Seltenes, aber ernstzunehmendes Risiko eines Serotonin-Syndroms, das sich durch Unruhe, Zittern, Fieber und Tachykardie äußert.
- Orale Kontrazeptiva: Die Wirksamkeit der meisten Antidepressiva wird nicht beeinträchtigt, bestimmte ältere Moleküle (trizyklische Antidepressiva) können jedoch den Leberstoffwechsel beeinträchtigen.
Praktische Ratschläge für Patienten
- Informieren Sie Ihren Arzt immer über alle aktuellen Behandlungen, einschließlich rezeptfreier Medikamente und Nahrungsergänzungsmittel.
- Vermeiden Sie die Selbstmedikation mit Johanniskrautprodukten, da diese die Wirksamkeit von SSRIs verringern können.
- Bitten Sie Ihren Apotheker, die Verträglichkeit zu prüfen, bevor Sie eine neue Behandlung hinzufügen.
- Achten Sie auf ungewöhnliche Symptome (Herzklopfen, Blutungen, Unruhe) und suchen Sie sofort einen Arzt auf.
FAQ – Häufig gestellte Fragen zu Antidepressiva
Kann man von Antidepressiva abhängig werden?
Nein. Antidepressiva machen nicht abhängig wie Benzodiazepine oder Alkohol. Ein abruptes Absetzen kann jedoch zu Entzugserscheinungen (Schwindel, Angstzustände, Schlafstörungen) führen. Daher wird empfohlen, die Dosis unter ärztlicher Aufsicht schrittweise zu reduzieren.
Welche Antidepressiva verursachen die wenigsten Nebenwirkungen?
Insgesamt sind SSRIs (wie Escitalopram oder Citalopram) am verträglichsten. Bupropion wird häufig bevorzugt, wenn es darum geht, die Gewichtszunahme zu begrenzen oder die Auswirkungen auf die Libido zu verringern. Im Gegensatz dazu ist Paroxetin mit stärkeren Stoffwechseleffekten und Schwierigkeiten beim Entzug verbunden.
Wie lange dauert es, bis Antidepressiva wirken?
Im Durchschnitt dauert es 2 bis 4 Wochen, bis eine deutliche Besserung eintritt. Einige Symptome (Schlaf, Appetit) können sich früher bessern, während es bei Stimmung und Energie länger dauert.
Darf man während der Einnahme von Antidepressiva Alkohol trinken?
Am besten ist es, den Alkoholkonsum einzuschränken, da er die Schläfrigkeit verschlimmern, die Wirksamkeit der Behandlung verringern und das Risiko eines depressiven Rückfalls erhöhen kann.
Woher weiß ich, ob meine Behandlung wirksam ist?
Die Wirksamkeit wird anhand einer allmählichen Verringerung der Symptome (Traurigkeit, Angst, Schlafstörungen, Interessenverlust) gemessen. Wenn nach 6 bis 8 Wochen keine Fortschritte zu beobachten sind, kann der Arzt die Dosis anpassen oder eine andere Behandlung in Betracht ziehen.
Ist es gefährlich, mehrere Antidepressiva einzunehmen?
Manchmal kombinieren Ärzte zwei Moleküle (z. B. ein SSRI und Bupropion), um die Wirksamkeit zu steigern. Diese Strategie ist therapieresistenten Depressionen vorbehalten und erfordert eine engmaschige Überwachung, um ein Serotoninsyndrom zu vermeiden.
Abschluss
Antidepressiva werden auch im Jahr 2025 ein unverzichtbares Mittel zur Behandlung von Depressionen und Angststörungen bleiben. Ihre Wirksamkeit ist erwiesen, sofern sie individuell und unter regelmäßiger ärztlicher Kontrolle verschrieben werden.
Die Angst vor einer Sucht ist oft übertrieben: Es liegt zwar keine Sucht im pharmakologischen Sinne vor, aber Entzugserscheinungen erfordern ein schrittweises Absetzen.
Aktuelle Daten zeigen eine gute Langzeitverträglichkeit, einige anhaltende Wirkungen wie Gewichtszunahme sollten jedoch überwacht werden.
In der Praxis ist die Kombination einer medikamentösen Behandlung mit Psychotherapie und einer angepassten Lebensführung (Schlaf, körperliche Aktivität, Ernährung) der wirksamste Ansatz. Frankreich und Belgien folgen internationalen Empfehlungen, passen die Verschreibungen jedoch an die lokalen Gegebenheiten an: Escitalopram und Citalopram werden weiterhin häufig verwendet, während Bupropion bei bestimmten Profilen bevorzugt wird, um metabolische Effekte zu begrenzen.
Quellen und Referenzen
- Hohe Gesundheitsbehörde (Frankreich) – Depression bei Erwachsenen: therapeutisches Management und Überwachung
- ANSM (Frankreich) – Sicherheit von Citalopram und Escitalopram (Erinnerung an QT)
- PubMed (2025) – Vergleichende Dauer der Anwendung von Antidepressiva in klinischen Studien vs. in der Praxis
- INSERM (2023) – Depression: Therapeutische Strategien und Verträglichkeit von SSRIs
- KCE (Belgien) – Leistung des belgischen Gesundheitssystems 2024 (Abschnitt Psychopharmaka)

